Spinal Diskin Değiştirilmesi: Yapay Disklerin Gelişimi

Disk Dejenerasyonu
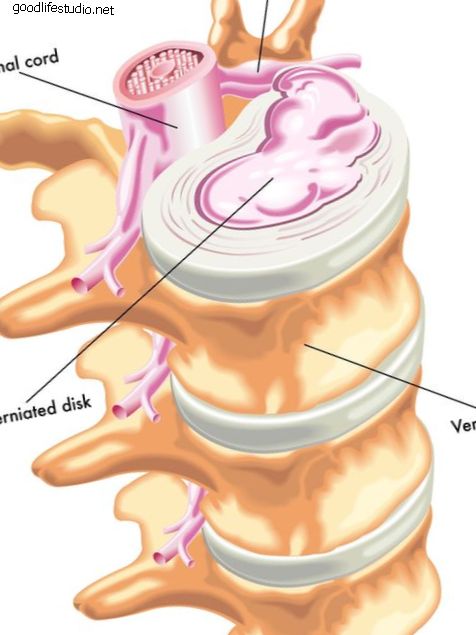
Yaşa bağlı disk değişiklikleri erken yaşta ortaya çıkar ve ilericidir. Neredeyse tüm bireyler, nükleer su içeriğini azalttı ve 4. on yılda kolajen içeriğini arttırdı. Bu kuruma ve diskin fibrozisi nükleer / halka sınırını bulanıklaştırır (3). Bu yaşlanma değişiklikleri, tekrarlayan küçük rotasyonel travmanın halka şeklindeki katmanlar arasında çevresel yırtılmalar üretmesine izin verir. Bu kusurlar, genellikle annulusun posterior veya posterolateral bölümlerinde, içinden nükleer materyalin herniye edebileceği bir veya daha fazla radyal gözyaşı oluşturacak şekilde genişleyebilir ve birleşebilir (4). Sinir yapılarının fıtıklaşmış disk parçaları tarafından sıkıştırılmasından kaynaklanan ağrı ve fonksiyon bozukluğu yaygın olarak kabul edilen olgulardır. Bununla birlikte, halka yaralanmalarının, frank disk herniasyonu olan veya olmayan aksiyal ağrıdan sorumlu olabileceği belirtilmelidir (5, 6).
Dejeneratif işlemin ilerlemesi intradiskal basınçları değiştirerek, eksenel yüklerin uç plakaların ve fasetlerin çevresel bölgelerine göreceli olarak kaymasına neden olur. Biyomekanik yüklerin bu transferinin hem faset hem de ligament hipertrofisinin gelişimi ile ilişkili olduğu görülmektedir (7, 8). Disk dejenerasyonu ve osteofit oluşumu arasında doğrudan bir ilişki vardır (9). Özellikle, intervertebral diskin bozulması, en dış halka şeklindeki liflerin eklenmesi üzerinde daha fazla çekişe yol açar, böylece yanal yerleştirilmiş osteofitlerin büyümesine yatkınlık yaratır (10). Disk dejenerasyonu ayrıca fonksiyonel omurganın (11) anlık dönme ekseninin kaymasına neden olur. Spinal biyomekaniklerin bu tür bir bozulmasının tam uzun vadeli sonuçları bilinmemektedir, ancak bu değişikliğin bitişik bölümlerin anormal yüklenmesini ve omurilik dengesinde bir değişikliğe yol açtığı tahmin edilmektedir.
Tedavi Seçenekleri
Boyun ve sırt ağrısı çeken bireyler için nonoperatif tedavi seçenekleri dinlenme, ısı, analjezikler, fizik tedavi ve manipülasyondur. Bu tedaviler önemli sayıda hastada başarısız olmaktadır. Spinal hastalık için mevcut cerrahi tedavi seçenekleri arasında dekompresif cerrahi, füzyonla dekompresyon ve sadece artrodez yer alır.
Amerika Birleşik Devletleri'nde her yıl 200.000'den fazla disktomi gerçekleştirilmektedir (12). Her ne kadar diskektomi önemli ölçüde radikal ağrının giderilmesinde son derece etkili olsa da, bu işlemlerin genel başarı oranları% 48 ile% 89 arasında değişmektedir (13, 14, 15). Genel olarak, ağrının geri dönüşü ameliyattan itibaren geçen süre ile artar. Lomber diskektomiyi takiben on yıl sonra hastaların% 50-60'ında belirgin sırt ağrısı görülür ve% 20-30'unda tekrarlayan siyatikten muzdarip olur (16). Genel olarak, bu sonuçların optimal sonuçlardan daha az olmasının sebepleri muhtemelen devam eden dejeneratif süreçler, tekrarlayan disk rüptürü, instabilite ve spinal stenoz ile ilgilidir (17, 18).
Cerrahi diskektominin başarısızlığının birkaç özel nedeni vardır. Gerçek disk herniasyonu bazı hastalarda primer ağrı üreteci olmayabilir. Bazı tekrarlamalar disk alanı çökmesinden kaynaklanmaktadır. Fıtıklaşmış nükleus pulposuslu preoperatif hastalarda disk yüksekliği sıklıkla azalmış olmasına rağmen, cerrahi diskektomiyi takiben aşırı derecede sık görülen bir durumdur (14). Disk alanı daralması, nöral foraminin boyutunu küçültmek ve faset yükleme ve fonksiyonunu değiştirmek açısından çok önemlidir. Disk alanı daralmasının eklem içi basıncı arttırdığı ve anormal yükleme düzenlerinin, eklem içi kıkırdakta hem etkilenen diskin hem de bitişik seviyedeki biyokimyasal değişiklikleri ürettiği gösterilmiştir (19, 20). Bütün süreç eklemsel süreçlerin hipertrofik değişikliklerinin gelişmesine zemin hazırlar (21). Disk alanı daralması ayrıca üst fasetin rostral ve anterior yer değiştirmesine izin verir. Üstün fasetin bu yer değiştirmesi, halihazırda tehlikeye düşmüş bir foramenden geçen (4) çıkan sinir köküne çarptığında önemli hale gelir. Fonksiyonel spinal birimin dengesizleştirilmesi, devam eden ağrı için bir başka potansiyel kaynaktır. Kısmi bir disk eksizyonu, etkilenen segment boyunca fleksiyon, rotasyon, yanal bükülme ve uzamada önemli artışlarla ilişkilidir. Alınan nükleer madde miktarı arttıkça, seviyedeki sertlik de buna bağlı olarak azalmaktadır (22). Disk eksizyonunun kadavra çalışmalarında yaralı bölümün üzerindeki düzeyde dengesizliğe yol açtığı da gösterilmiştir. Bu durumun klinik olarak da gerçekleştiği belgelenmiştir (23, 24, 25).
Artrodez, dekompresyonu olan veya olmayan, mobil omurganın tüm bölgelerinde semptomatik spondilozun cerrahi olarak tedavi edilmesinin bir başka yoludur. Fusion, segmental kararsızlığı ortadan kaldırma, normal disk alanı yüksekliğini koruma, sagital dengeyi koruma ve işletilen seviyede daha fazla dejenerasyonu durdurma yeteneğine sahiptir. Füzyon ile diskektomi, 40 yıldan uzun süredir semptomatik servikal spondiloz için ana cerrahi tedavi olmuştur (26, 27, 28). 1986'da yayınlanan bir rapor, Amerika Birleşik Devletleri'nde yılda 70.000'in üzerinde lomber füzyonun gerçekleştirildiğini tahmin etti (29). Enstrümantasyonun ve cihaz içi cihaz teknolojisinin patlayıcı gelişimi göz önüne alındığında, lomber füzyonla tedavi edilen yıllık hasta sayısı daha da yüksektir. Spinal artrodezis için ana gerekçe, ağrının kararsızlaştırılmış veya dejenere olmuş bir segment (30) boyunca hareketi elimine ederek giderilebilmesidir (30). Anterior lomber interbody füzyonlarının% 52-100'ünde ve arka lomber interbody füzyonlarının% 50-95'inde iyi ila mükemmel sonuçlar bildirilmiştir (31, 32, 33, 34, 35).
Bununla birlikte, spinal füzyon iyi huylu bir işlem değildir. Çok sayıda hastada, tekrarlayan semptomlar orijinal işlemden yıllar sonra gelişir. Füzyon, bitişik seviyelerin biyomekaniğini etkiler. Hipertrofik faset artropatisi, spinal stenoz, disk dejenerasyonu ve osteofit oluşumunun bir füzyona komşu seviyelerde gerçekleştiği bildirilmiştir ve bu patolojik süreçler birçok hastada ağrıdan sorumludur (17, 18, 36, 37, 38, 39, 40, 41). Lomber füzyonların uzun dönem sonuçları Lehman ve ark. Bu araştırmacılar insansız füzyonlarla tedavi edilen ve 21-33 yıl boyunca takip eden bir dizi hastayı tanımladı. Hastaların yaklaşık yarısında son takiplerinde ilaç gerektiren lomber ağrı mevcuttu ve çalışma süresinde yaklaşık% 15'i daha ileri cerrahi tedavi ile tedavi edildi (38). Son olarak, spinal ağrı kaybı, spinal mobilite kaybı, sagital dengenin değişmesine neden olan greft çökmesi, otogreft hasat bölgesi ağrısı ve kas sinerjisinde değişiklik olasılığı gibi füzyonun bir çok sakıncası vardır.
Yapay disk
Sir John Charnley, total kalça protezi gelişimi ile modern ortopedide devrim yarattı (42). Günümüzde kalça ve diz artroplastileri hasta memnuniyeti açısından en yüksek puan alan cerrahi işlemlerden ikisidir. Yapay bir diskin gelişiminin dejeneratif disk hastalığının tedavisini benzer bir şekilde etkilemesi olasıdır. Protez diski geliştirmekle ilgili zorluklar büyük olsa da, spinal spondiloz semptomlarından muzdarip birçok kişinin yaşamını iyileştirme potansiyeli çok büyük.
Spinal disk replasmanı fikri yeni değil. Disk artroplastisi yapmak için ilk girişimlerden biri 40 yıl önce Nachemson tarafından yapılmıştır (43). Fernstrom, disk alanına (44) paslanmaz çelik bilyalar yerleştirerek intervertebral diskleri yeniden inşa etmeye çalıştı. 1966, 125 hastada 191 implante protez hakkında bir rapor yayınladı. Hastalık% 88'inde 4-7 yıllık takip süresinde uyuşturucu görülmüştür. Bu öncü çabaları, protez diski üretmeye devam eden ciddi çabalar başlamadan önce, omurganın dejeneratif süreçleri, spinal biyomekanik ve biyomalzemeler hakkında on yıldan fazla bir araştırma yapıldı.
Tasarım ve İmplantasyonun Zorlukları
Etkili bir disk protezinin tasarımında ve implantasyonunda göz önünde bulundurulması gereken bazı faktörler vardır. Cihaz, uygun intervertebral boşluk bırakmalı, harekete izin vermeli ve stabilite sağlamalıdır. Doğal diskler ayrıca amortisör olarak da işlev görür ve bu, özellikle çok seviyeli lomber rekonstrüksiyon için göz önüne alındığında, prostetik disk tasarımına dahil etmek için önemli bir kalite olabilir. Yapay disk, önemli eksenel yükü fasetlere kaydırmamalıdır. Yapay diskin yerleştirilmesi, fasetler ve ligamentler gibi önemli omurilik elemanlarının tahrip edilmesini önleyecek şekilde yapılmalıdır. Bu yapıların önemi vurgulanamaz. Yönler sadece omurgaya güç ve stabilite kazandırmakla kalmaz, aynı zamanda bir ağrı kaynağı olabilir. Bu, disk artroplastisinden önce belirlemek için özellikle önemli olabilir, çünkü şu anda disk replasmanının faset ağrısının tedavisi için muhtemelen etkisiz olacağına inanılmaktadır. Aşırı ligamentous gevşekliği, implant göçünü veya spinal instabiliteyi önceden belirlemek suretiyle disk protezi sonucunu olumsuz yönde etkileyebilir.
Yapay bir disk muazzam dayanıklılık sergilemelidir. Lomber disk değişimine ihtiyaç duyan bir hastanın ortalama yaşının 35 olduğu tahmin edilmektedir. Bu, revizyon ameliyatı ihtiyacından kaçınmak için protezin 50 yıl sürmesi gerektiği anlamına gelir. Bir bireyin yılda 2 milyon adım atacağı ve 125.000 önemli viraj alacağı tahmin edilmektedir; bu nedenle, yapay diskin 50 yıllık ömrü boyunca, 106 milyondan fazla devir olacaktır. Bu tahmin, yılda 6 milyon nefesle oluşabilecek ince disk hareketini azaltır (45). Bir intervertebral disk protezi inşa edilecek malzemeleri seçerken, dayanıklılığa ek olarak bir dizi faktör göz önünde bulundurulmalıdır. Malzemelerin biyouyumlu olması ve korozyon göstermemesi gerekir. Önemli bir enflamatuar tepkiyi kışkırtmamalıdırlar. Yorulma dayanımı yüksek olmalı ve aşınma artıkları minimum düzeyde olmalıdır. Son olarak, implantın "dostça" görüntülemesi ideal olurdu.
Şu anda önerilen tüm intervertebral disk protezleri disk alanı içinde yer almaktadır; bu nedenle, hasta büyüklüğü, seviye ve boydaki değişiklikler için izin verilmelidir. Protezin yerleştirilmesinden önce çökmüş disk alanı yüksekliğini geri yüklemek için aletlere ihtiyaç duyulabilir.
İntervertebral disk protezi ideal olarak tüm düzlemlerde normal hareket aralığını çoğaltır. Aynı zamanda hareketi kısıtlamalıdır. Bir disk protezi, tüm hareket düzlemlerinde fizyolojik sertliği artı eksenel kompresyon üretmelidir. Ayrıca, fizyolojik stresi doğru bir şekilde iletmesi gerekir. Örneğin, bir cihazın global sertliği fizyolojik ise ancak kemik implantı arayüzünde önemli bir fizyolojik olmayan uyumsuzluk varsa, kemik rezorpsiyonu, anormal kemik birikmesi, uç plakası veya implant yetmezliği olabilir.
Disk protezi kemiğe derhal ve uzun süreli sabitleme yapılmalıdır. Hemen tespit, implanta entegre olan vidalar, zımbalar veya "dişler" ile yapılabilir. Bu teknikler uzun süreli stabilite sunarken, diğer seçenekler arasında kemik büyümesine izin veren gözenekli veya makro doku yüzeyleri bulunur. Fiksasyonun nasıl sağlandığına bakılmaksızın, revizyon için de yetenek olmalıdır.
Son olarak, implant herhangi bir bileşenin başarısızlığının yıkıcı bir olaya neden olmayacağı şekilde tasarlanmalı ve yapılmalıdır. Ayrıca, sinirsel, vasküler ve omurilik yapılarının korunması ve kaza veya beklenmedik bir yükleme durumunda omurga stabilitesinin korunması gerekir.
Güncel Protez Cihazları
Protez diskler, aşağıdaki ana özelliklerden birinin kullanımına dayanarak yapılmıştır: hidrolik, elastik, mekanik ve kompozit.
PDN Protez Disk Çekirdeği
Hidrojel disk değiştirmeleri öncelikle hidrolik özelliklere sahiptir. Hidrojel protezler, annulus fibrozisini korurken çekirdeğin yerini almak için kullanılır. Bir potansiyel avantaj, böyle bir protezin, perkütan yerleştirme yeteneğine sahip olabilmesidir. PDN implantı, dokuma polietilen ceket içinde sınırlandırılmış bir hidrojel çekirdeğinden oluşan bir çekirdek replasmanıdır (Raymedica, Inc., Bloomington, MN) (Şekil 1) (46, 47)
|
| PDN Protez Disk Çekirdeği |
Pelet şeklindeki hidrojel çekirdeği yerleştirilmeden önce boyutunu en aza indirmek için sıkıştırılır ve kurutulur. İmplantasyondan sonra, hidrojel hemen sıvıyı emmeye ve genişlemeye başlar. Sıkıca örülmüş ultra yüksek moleküler ağırlıklı polietilen (UHMWPE) sıvının hidrojelden geçmesini sağlar. Bu esnek fakat elastik olmayan kılıf, hidrojel çekirdeğinin, sıkıştırma kuvvetlerindeki değişikliklere cevaben deforme olmasına ve deforme olmasına izin verir, fakat hidrasyon üzerine yatay ve dikey genleşmeyi sınırlar. Hidrasyonun çoğu implanttan sonraki ilk 24 saat içinde yapılsa da, hidrojelin maksimum genişlemeye ulaşması yaklaşık 4-5 gün sürer. İki PDN implantının disk boşluğuna yerleştirilmesi, disk boşluğu yüksekliğini geri yüklemek ve korumak için gerekli asansörü sağlar. Bu cihaz, mekanik ve in vitro testlerle kapsamlı bir şekilde değerlendirildi ve sonuçlar iyi oldu (46, 47). Schönmayr ve diğ. En az 2 yıl takip ile PDN ile tedavi edilen 10 hastada rapor edildi (47). Prolo ve Oswestry skorlarında önemli iyileşme görüldü ve segmental hareket korundu. Genel olarak, 8 hasta mükemmel bir sonuç olarak kabul edildi. İmplantın göçü 3 hastada gözlendi, ancak sadece 1 yeniden ameliyat gerekli. Profesyonel bir golfçü olan bir hasta, ağrı geri dönene kadar 4 ay boyunca olumlu yanıt verdi. Fasetlerinin dejenerasyonu belirgindi ve ağrıları faset enjeksiyonları ile hafifledi. Bir füzyon prosedürü geçirdi ve o zamandan beri başarılı oldu. Cihazlar öncelikle bir poster yolundan yerleştirildi. Bertagnoli kısa süre önce PDN'yi anterolateral transpsoatik bir yolla yerleştirdiğini bildirmiştir (48). PDN, Avrupa, Güney Afrika ve Amerika Birleşik Devletleri'nde klinik değerlendirmeden geçiyor.
Acroflex Disk
İki elastik tip disk protezi, Steffee tarafından önerilen Acroflex protezi ve Lee'nin termoplastik kompozitidir (49, 50). İlk Acroflex disk, iki titanyum uç plakaya vulkanize edilmiş heksen bazlı bir poliolefin kauçuk çekirdeğinden oluşuyordu. Uç plakalar hemen sabitleme için 7 mm direklere sahipti ve her bir yüzeyde sinterlenmiş 250 mikron titanyum boncuklarla kaplandı ve kemik büyümesi ve kauçuğun yapışması için artan bir yüzey alanı sağladı. Disk çeşitli ebatlarda üretildi ve implantasyondan önce geniş bir yorulma testi yapıldı. Kauçuk çekirdeğin vulkanizasyon işleminde kullanılan bir kimyasal olan 2-merkaptobenzotiyazolün sıçanlarda kanserojen olduğuna dair bir rapor nedeniyle klinik çalışma durdurulmadan önce sadece 6 hasta implante edildi (51). 6 hasta minimum 3 yıl sonra değerlendirildi; bu sırada sonuçlar şu şekilde derecelendirildi: 2 mükemmel, 1 iyi, 1 adil ve 2 kötü (49). Zayıf sonucu olan bir hastada protezlerden biri, vulkanizasyonun kavşağında kauçuğun içinde bir yırtılma meydana getirdi. İkinci nesil Acroflex-100, iki titanyum uç plakaya (DePuy Acromed, Raynham, MA) bağlanmış bir HP-100 silikon elastomer çekirdeğinden oluşur (Şekil 2).
|
| Acroflex Disk |
1993 yılında FDA implantasyon için 13 ek hastayı onayladı (52). Bu çalışmanın sonuçları henüz yayınlanmamıştır.
Lee ve diğ. normal intervertebral diskin anizotropik özelliklerini taklit edecek şekilde oluşturulan iki farklı disk protezinin gelişimi hakkında bir rapor yayınlamıştır (50). Bu cihazların insanlara implantasyonunu anlatan yayınların farkında değilim.
Eklemli Diskler
Bel omurgası için birkaç mafsallı pivot veya bilya tipi disk protezi geliştirilmiştir. Hedman ve Kostuik, bir araya yaylı bir kobalt-krom-molibden alaşımlı menteşeli plaka seti geliştirmiştir (53). Bu cihazlar koyunlarda test edilmiştir. İmplantasyondan 3 ve 6 ay sonra, iltihaplanma gösteren bir reaksiyon görülmedi ve protezlerin hiçbiri taşınmadı. 6 aylık implantların ikisinde önemli kemik büyümesi vardı. Hareketin, çalışan segmentler arasında korunup korunmadığı açık değildir (45). Bu cihazların insanlara implantasyonunu anlatan yayınların farkında değilim.
Fransa'dan Dr. Thierry Marnay, polietilen çekirdekli bir eklemli disk protezi geliştirdi (Aesculap AG & Co. KG., Tuttlingen, Almanya). Metal uç plakaların iki dikey kanadı vardır ve uç plakalara temas eden yüzeylere titanyum püskürtülür. Bu implantı alan hastaların çoğunda mükemmel sonuçların mükemmel olduğu bildirilmiştir (54).
Bağlantı SB Charité Disc
Bugüne kadar en yaygın implante edilmiş disk Link SB Charité diskidir (Waldemar Link GmbH & Co, Hamburg, Almanya). Halen bu lomber intervertebral protezlerin 2000'den fazlası dünya çapında implante edilmiştir (55). Charit III, bir bikonveks ultra yüksek moleküler ağırlıklı polietilen (UHMWPE) ayırıcıdan oluşur. X-ışını lokalizasyonu için ara parçanın etrafında bir radyopak halka vardır. Ara parçalar farklı boyutlarda mevcuttur. Bu çekirdek ayırıcı, iki ayrı uç plaka ile arayüz oluşturur. Uç plakalar, her biri üç ventral ve dorsal dişi olan, kobalt-krom-molibden alaşımlı dökümden imal edilmiştir. Uç plakalar kemik yapışmasını desteklemek için titanyum ve hidroksiapatit ile kaplanmıştır (Şekil 3).

CHARITÉ Yapay Disk (DePuy Spine, Inc.)
DePuy Spine, Inc.'in izniyle
Gıda ve İlaç İdaresi (FDA), dejeneratif disk hastalığıyla ilişkili ağrının tedavisinde kullanılmak üzere CHARITÉ Yapay Diski (DePuy Spine, Inc., Raynham, MA) onaylamıştır. Cihaz, en az altı aylık cerrahi olmayan tedaviden sonra bel ağrısından kurtulmayan hastalar için lomber omurgada (L4-S1'den) bir seviyede kullanım için onaylandı.
UHMWPE'nin metal ile eklemlendiği kalça protezlerinde aşınma kalıntısı konusunda büyük endişe olmasına rağmen, bunun Charité III'te olduğu görünmemektedir (55). Bu protez, binin üzerinde Avrupalı hastaya göreceli olarak iyi sonuçlarla implante edildi. 1994 yılında Griffith ve ark. 1 yıllık takip süresine sahip 93 hastada sonuç bildirmiştir (56). Acı, yürüme mesafesi ve mobilitede önemli gelişmeler kaydedildi. Hastaların% 6, 5'i bir cihaz arızası, çıkık veya göç gördü. 3 halka deformasyonu vardı ve 3 hastada tekrar ameliyat gerekti. Lemaire ve diğ. Ortalama 51 aylık takip süresine sahip 105 hastada SB Charité III diskinin implantasyon sonuçlarını açıkladı (57). İmplantların hiçbiri yer değiştirmedi, ancak 3 tanesi yerleşti. Başarısızlıklar faset ağrısına sekonder olarak hissedildi. David, Charité protezinin implantasyonundan en az 5 yıl sonra gözden geçirilen 85 hastanın bir kohortunu tanımlamıştır (58). Hastaların% 97'si izlemeye hazırdı. % 68'inin iyi veya daha iyi sonuçlar verdiğini 14 hasta sonucu kötü olarak bildirmiştir. Bu hastaların 11'inde protez düzeyinde sekonder artrodez yapıldı. Diğer birçok araştırmacının endişesine rağmen, David'in 20 gruba spondilolistez veya retrolistez tedavisi verdiğini ve tüm grubun sonuçlarına benzer bir sonuç verdiğini belirtmek ilginçtir. Charité III protezini kullanan klinik çalışmalar Avrupa, Amerika Birleşik Devletleri, Arjantin, Çin, Kore ve Avustralya'da devam etmektedir.
Bristol Diski
Başlangıçta Bristol, İngiltere'de geliştirilen bir servikal disk protezi sonuçları hakkında birkaç rapor olmuştur. Bu cihaz Cummins (59) tarafından tasarlanmıştır. Orijinal tasarım değiştirildi. Cummins diskinin ikinci nesli, paslanmaz çelikten yapılmış bir bilyalı ve soket tipi cihazdır. Omur gövdelerine vidalarla sabitlenir. Cummins ve diğ. Ortalama 2.4 yıl takip edilen 20 hastayı tanımladı. Radikülopatili hastalar düzeldi ve miyelopatili hastalar düzeldi ya da düzeldi. Bu gruptan sadece 3'ünde aksiyal ağrı devam etti. İki vida kırıldı ve iki kısmi vida geri beslemesi vardı. Bunlar implantın çıkarılmasını gerektirmedi. Bir eklem "gevşek" olduğu için kaldırıldı. Hata, üretim hatası nedeniyle oldu. Çıkarma sırasında, eklem kemiğe sıkıca gömülmüş ve önden düz bir yara izi ile örtülmüştür. Yapılan detaylı inceleme sonucunda top ve soket uyumunun asimetrik olduğu görüldü. Çevreleyen dokuların önemli bir aşınma kalıntısı içermediğine dikkat etmek önemlidir. Eklem hareketleri, 2 hasta hariç hepsinde korundu (Şekil 4).
|
| "Bristol Disc; a. Uzatılmış lateral servikal radyografi; b. Fleksiyonda lateral servikal radyografi" |
Bu hastaların her ikisinde de C6-7 düzeyinde implantlar vardı ve bu da fasetlerin tamamen ayrılmasını sağlayacak kadar büyüktü. Bu büyüklük uyumsuzluğu, hareketin sürdürülmemesinin nedeni olarak hissedildi. Depozit olmadı. Bu disk protezi şu anda Avrupa ve Avustralya'daki ek klinik çalışmalarda değerlendirilmektedir.
Bryan Servikal Disk Protezi
Bryan Servikal Disk Sistemi (Spinal Dynamics Corporation, Seattle), tescilli, düşük sürtünmeli, aşınmaya dayanıklı, elastik bir çekirdeğe dayanarak tasarlanmıştır. Bu çekirdek, omurga gövdesi uç plakalarına takılan anatomik şekilli titanyum plakalar (kabuklar) arasında bulunur ve eklemler oluşturur (Şekil 5).
|
| "Bryan Servikal Disk Protezi" |
Kabuklar kaba gözenekli bir kaplama ile kaplanmıştır. Eklemleri çevreleyen esnek bir membran, sürtünmeyi azaltmak ve üretilebilecek aşınma kalıntılarının göçünü önlemek için bir kayganlaştırıcı içeren sızdırmaz bir boşluk oluşturur. Aynı zamanda bağ dokusunun girmesini önlemeye de hizmet eder. İmplant fleksiyon / ekstansiyon, lateral eğilme, eksenel rotasyon ve translasyonda normal hareket aralığına izin verir. İmplant 14 mm ile 18 mm arasında değişen beş ebatta üretilmektedir. Bryan Total Servikal Disk Protezi ile ilk klinik deneyim umut verici olmuştur (Jan Goffin, kişisel iletişim, Mart 2000). Belçika, Fransa, İsveç, Almanya ve İtalya'daki 6 merkezde 8 cerrah tarafından 51 hastaya 52 cihaz implante edildi. Ciddi operatif veya postoperatif komplikasyon olmadı. Hastaların 25'i 6 aydır takip edildi ve 23 hastada tam klinik ve radyografik veriler mevcut. Son takipte hastaların% 92'si mükemmel veya iyi sonuçlar olarak sınıflandırıldı. Tüm hastalarda fleksiyon / ekstansiyon hareketi korundu ve cihazlarda belirgin bir çökme veya göç olmadı.
Sonuç
Spinal disk replasmanı sadece mümkün değil aynı zamanda spinal dejenerasyonun tedavisinde devrim potansiyeli olan heyecan verici bir klinik araştırma alanıdır. Protez diskin gelişimi muazzam zorluklar yaratır, ancak başlangıçtaki çabaların sonuçları umut verici olmuştur. Bu alanın ve hastalarımızın geleceği parlaktır.
Referanslar
- Rothman RH, Simeone FA, Bernini PM. Lomber disk hastalığı. In: Rothman RH, Simeone FA, ed. Omurga. 2. baskı Philadelphia: WB Saunders, 1982: 508-645.
- Weinstein JN, ed. Bel ağrısının tanı ve tedavisinde klinik etkinlik ve sonuç. New York: Raven Press, 1992.
- Pearce RH, Grimmer BJ, Adams ME. Dejenerasyon ve insan lomber intervertebral diskin kimyasal bileşimi. J. Orthop Res 1987; 5: 198-205.
- Kirkaldy-Willis WH, Kama JH, Yong-Hing K, Reilly J. Spondiloz ve darlık patolojisi ve patogenezi. Omurga 1978; 3: 319-328.
- Güveç HV. Dahili disk bozulması: 50 yıl sonraki disk prolapsusu mücadelesi. Omurga 1986; 11: 650-653.
- Kääpä E, Holm S, Han X, Takala T, Kovanen V, Vanharanta H. Yaralı domuz intervertebral diskinde kollajenler. J. Orthop Res 1994; 12: 93-102.
- Weinstein PR. Lomber omurganın anatomisi. In: Hardy RW, ed. Lomber disk hastalığı. New York: Raven Press, 1982: 5-15.
- Keller TS, Hansson TH, Avram AC, Spengler DM, Panjabi MM. Lomber vertebral trabeküllerin basınç özelliklerinde bölgesel değişiklikler. Disk dejenerasyonunun etkileri. Omurga 1989; 14: 1012-1019.
- Vernon-Roberts B, Pirie CJ. Lomber omurganın intervertebral disklerinde dejeneratif değişiklikler ve sekelleri. Rheumatol Rehab 1977; 16: 13-21.
- Macnab I. Çekiş gücü: segmental kararsızlığın bir göstergesi. J Bone Joint Surg 1971; 53A: 663-670.
- Pennal GF, Conn GS, McDonald G, Dale G, Garside H. Bel omurgasının hareket çalışmaları: bir ön rapor. J Bone Joint Surg 1972; 54B: 442-452.
- LaRocca H. Başarısız bel cerrahisi: yönetim ilkeleri. In: Weinstein JN, Wiesel SW, ed. Bel omurgası. Philadelphia: WB Saunders, 1990: 872-881.
- Crawshaw C, Frazer AM, Merriam WF, Mulholland RC, Webb JK. Siyatik tedavisinde cerrahi ve kemonükleoliz karşılaştırması: Prospektif randomize bir çalışma. Omurga 1984; 9: 195-198.
- Hanley EN, Shapiro DE. Bir lomber diskin çıkarılmasından sonra bel ağrısının gelişimi. J Bone Joint Surg 1989; 71A: 719-721.
- Nordby EJ. Diskektomi ve kemonükleolizin karşılaştırılması. Clin Orthop 1985; 200: 279-283.
- Hutter CG. Spinal stenoz ve posterior lomber interbody füzyonu. Clin Orthop 1985; 193: 103-114.
- Hsu KY, Zucherman J, Beyaz A, Reynolds J, Goldwaite N. Lomber omurga füzyonlarına bitişik hareket bölümlerinin bozulması. Kuzey Amerika Omurga Derneğinin İşlemleri, 1988.
- Vaughan PA, Malcolm BW, Maistrelli GL. Disk eksizyonuna ve füzyonuna karşı tek başına L4-L5 disk eksizyonunun sonuçları. Omurga 1988; 13: 690-695.
- Dunlop RB, Adams MA, Hutton WC. Disk alanı daralması ve lomber faset eklemleri. J Bone Joint Surg 1984; 66B: 706-710.
- Gotfried Y, Bradford DS, Oegema TR Jr. Fason eklemi, chemonucleolysis kaynaklı disk alanı daralmasından sonra değişiyor. Omurga 1986; 11: 944-950.
- Schneck CD'si. Lomber spondilozun anatomisi. Clin Orthop 1985; 193: 20-37.
- Goel VK, Goyal S, Clark C, Nishiyama K, Nye T. Tüm lomber omurganın kinematiği: diskektominin etkisi. Omurga 1985; 10: 543-554.
- Goel VK, Nishiyama K, Weinstein JN, Liu YK. Kısmi diskin çıkarılmasından etkilenen bel omurilik hareket bölümlerinin mekanik özellikleri. Omurga 1986; 11: 1008-1012.
- Tibrewal SB, Pearcy MJ, Portek I, Spivey J. İki uçlu radyografi kullanılarak diskektomi öncesi ve sonrası lomber spinal hareketlerin prospektif bir çalışması: klinik ve radyografik bulguların korelasyonu. Omurga 1985; 10: 455-460.
- Stokes IAF, Wilder DG, Frymoyer JW, Papa MH. Bel ağrısı olan hastaların iki uçlu radyografik intervertebral hareket ölçümü ile değerlendirilmesi. Omurga 1981; 6: 233-240.
- Palyaço RB. Yırtılmış servikal disklerin çıkarılması için anterior yaklaşım. J Neurosurg 1958; 15: 602-617.
- Palyaço RB. Akut kırıkların tedavisi ve vertebral füzyon ile servikal omurganın kırık çıkıkları. J. Neurosurg 1961; 18: 201-2017.
- Smith GW, Robinson RA. Bazı servikal-omurga rahatsızlıklarının, intervertebral diskin ve interbody füzyonunun önden çıkarılmasıyla tedavisi. J Bone Joint Surg 1958; 40A: 607-624.
- Rutkow IM. Amerika Birleşik Devletleri'ndeki Ortopedik operasyonlar, 1979 - 1983 arası. J Bone Joint Surg 1986; 68A: 716-719.
- Beyaz AA, Panjabi MM. Omurganın klinik biyomekaniği. 2. baskı Philadelphia: JB Lippincott, 1990.
- Watkins RG. Anterior interbody füzyonunun sonuçları. In: Beyaz AH, Rothman RH, Ray CD, ed. Lomber omurga cerrahisi: teknikler ve komplikasyonlar. St. Louis: CV Mosby, 1987: 408-432.
- Zucherman JF, Selby D, DeLong WB. Başarısız posterior lomber interbody füzyonu. In: Beyaz AH, Rothman RH, Ray CD, ed. Lomber omurga cerrahisi: teknikler ve komplikasyonlar. St. Louis: CV Mosby, 1987: 296-305.
- Yuan HA, Garfin SR, Dickman CA, Mardjetko SM. Torasik, lomber ve sakral omurga füzyonlarında pedikül vida fiksasyonunun tarihî bir kohort çalışması. Omurga 1994; 19 (Ek 20): 2279S-2296S.
- Ray CD'si. Kereste arası füzyonlar için dişli titanyum kafesler. Omurga 1997; 22: 667-680.
- Kuslich SD, Ulstrom CL, Griffith SL, Güney JW, Dowdle JD. Lomber interbody füzyonunun Bagby ve Kuslich metodu. Birleşik Devletlerdeki ileriye yönelik çok merkezli bir araştırmanın tarihi, teknikleri ve 2 yıllık takip sonuçları. Omurga 1998; 23: 1267-1279.
- Lee CK. Bir lomber füzyona bitişik olan segmentin hızlandırılmış dejenerasyonu. Omurga 1988; 13: 375-377.
- Frymoyer JW, Hanley EN Jr, Howe J, Kuhlmann D, Matteri RE. Lomber disk ameliyatını takiben 10 yıl veya daha uzun süredir füzyon ve füzyon olmayan hastalarda radyografik bulguların karşılaştırılması. Omurga 1979; 4: 435-440.
- Lehman TR, Spratt KF, Tozzi JE, et al. Alt lomber füzyon hastalarının uzun süreli takibi. Omurga 1987; 12: 97-104.
- Anderson CE. Omurga füzyonunu takiben spondiloskizis. J Bone Joint Surg 1956; 38A: 1142-1146.
- Harris RI, Wiley JJ. Omurga füzyonunda devam filmi olarak spondiloliz elde edildi. J Bone Joint Surg 1963; 45A: 1159-1170.
- Leong JCY, Chun SY, Grange WJ, Fang D. Lomber intervertebral disk prolapsusunun uzun dönem sonuçları. Omurga 1983; 8: 793-799.
- Charnley J. Toplam kalça protezi. JAMA 1974; 230: 1025-1028.
- Nachemson AL. Yapay diskin zorluğu. In: Weinstein JN, ed. Bel ağrısının tanı ve tedavisinde klinik etkinlik ve sonuç. New York: Raven Press, 1992.
- Fernstrom U. Fıtıklaşmış diskte ve ağrılı diskte interkosporal endoprotezi olan artroplasti. Açta Chir Scand (Özel Sayı) 1966; 357: 154-159.
- Kostuik JP. İntervertebral disk değişimi. In: Bridwell KH, DeWald RL, eds. Omurga cerrahisi ders kitabı. 2. baskı Philadelphia: Lippincott-Raven, 1997: 2257-2266.
- Ray CD, Schönmayr R, Kavanagh SA, Assell R. Protez disk çekirdeği implantları. Riv Neuroradiol 1999; 12 (Ek 1): 157-162.
- Schönmayr R, Busch C, Lotz C, Lotz-Metz G. Protez disk çekirdeği implantları: Wiesbaden fizibilite çalışması. On hastada 2 yıl takip edildi. Riv Neuroradiol 1999; 12 (Ek 1): 163-170.
- Bertagnoli R. Çekirdek protezi için anterior mini-açık yaklaşım: PDN için yeni bir uygulama tekniği. Uluslararası Intradiscal Terapi Derneği'nin 13. yıllık toplantısında sundu. 8-10 Haziran 2000. Williamsburg, VA.
- Enker P, Steffee A, Mcmillan C, Keppler L, Biscup R, Miller S. Yapay disk değişimi. Asgari 3 yıllık takip süren ön rapor. Omurga 1993; 18: 1061-1070.
- Lee CK, Langrana NA, Parsons JR, Zimmerman MC. Protez intervertebral diskin gelişimi. Omurga 1991; 16 (Ek 6): S253-S255.
- Deiter MP. F344 / n sıçanlarında ve B6C3F farelerinde 2-merkaptobenzotiyazolün toksikoloji ve karsinojenez çalışmaları. NIH Pub. 88-8, Ulusal Toksikoloji Programı, 322 sayılı Teknik Rapor Serisi. Washington DC: ABD Sağlık ve İnsan Hizmetleri Bölümü, 1988.
- Enker P, Steffee AD. Toplam disk değişimi. In: Bridwell KH, DeWald RL, eds. Omurga cerrahisi ders kitabı. 2. baskı Philadelphia: Lippincott-Raven, 1997: 2275-2288.
- Hedman TP, Kostuik JP, Fernie GR, Hellier WG. Bir intervertebral disk protezi tasarımı. Omurga 1991; 16 (Ek 6): S256-S260.
- Marnay T. L'arthroplastie intervertébrale lombaire. Med Orthop 1991; 25: 48-55.
- Bağlantı HD. LINK SB Charité III intervertebral dinamik disk ayırıcı. Rachis Revue de Pathologie Vertebrale 1999; 11.
- Griffith SL, Shelokov AP, Büttner-Janz K, LeMaire JP, Zeegers WS. A multicenter retrospective study of the clinical results of the LINK® SB Charité intervertebral prosthesis. The initial European experience. Spine 1994;19:1842-1849.
- Lemaire JP, Skalli W, Lavaste F, et al. Intervertebral disc prosthesis. Results and prospects for the year 2000. Clin Orthop 1997;337:64-76.
- David TH. Lomber disk protezi: Minimum 5 yıllık takip süresinden sonra gözden geçirilen 85 hastanın çalışması. Rachis Revue de Pathologie Vertebrale 1999;11(No. 4-5).
- Cummins BH, Robertson JT, Gill SG. İmplante edilmiş yapay servikal eklem ile cerrahi deneyim. J Neurosurg 1998;88:943-948.